Introducción:
Se han realizado numerosos estudios clínicos randomizados comparando la Cirugía de Revascularización Miocárdica (CRM) con la Intervención Coronaria Percutánea (IPC) en pacientes con enfermedad coronaria de múltiples vasos. Estos ensayos clínicos comparten algunas características fundamentales: a) incluyen una población selecccionada de pacientes con características clínicas y angiográficas favorables para la realización de ambos métodos de revascularización, lo que traía aparejado que apenas entre el 2 y el 12% de los pacientes de la población evaluada estaba en condiciones de ser randomizada y comparada; b) la generalidad de los pacientes coronarios en el ¨mundo real¨ se presentan en muchos casos con enfermedad coronaria mucho más compleja que en este tipo de estudios; c) las dos estrategias de revascularización tienen resultados similares en la enfermedad de múltiples vasos en relación a la mortalidad y la ocurrencia de infarto no fatal, mientras que los pacientes tratados con IPC presentan mayor posibilidad de reintervención gracias a la presencia de reestenosis y; c) existe una gran heterogenicidad en las características angiográficas de los pacientes con múltiples vasos: no es lo mismo un paciente que tiene enfermedad de tronco y oclusión de la arteria coronaria derecha que otro que se presenta a evaluación con lesión del tercio medio de la descendente anterior y la circunfleja. Esta heterogenicidad hacía necesario un score o puntaje que evaluara la severidad y extensión de la enfermedad coronaria y además tuviera en cuenta la complejidad de las lesiones coronarias previamente a la intervención. Por este motivo se desarrolló el score Syntax, debiendo tenerse en cuenta además que el estudio clínico incluyó lo que denomina ¨all comers¨, es decir una población de pacientes similar al del mundo real debido a la ausencia de criterios de exclusión (referencia 1).
El score de Syntax y su algoritmo:
Para completar el score y obtener el puntaje en un paciente determinado se deben contestar una serie de 12 preguntas:
1) 1ra pregunta: Dominancia: el árbol coronario debe
definirse como de dominancia derecha o izquierda. En la dominancia
derecha la arteria descendente posterior es rama de la coronaria derecha
(segmento 4), mientras que en la dominancia izquierda es rama de la
arteria circunfleja (segmento 15). En el score Syntax no existe la
co-dominancia (Figuras 1, 2 y 3).
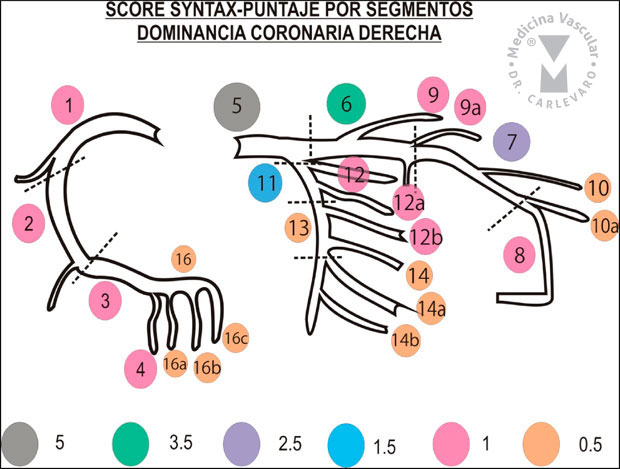
Figura 1: Numeración de los segmentos y valor de los mismos en pacientes con dominancia derecha.

Figura 2: Numeración de los segmentos y valor de los mismos para el score en pacientes con dominancia de la coronaria izquierda.
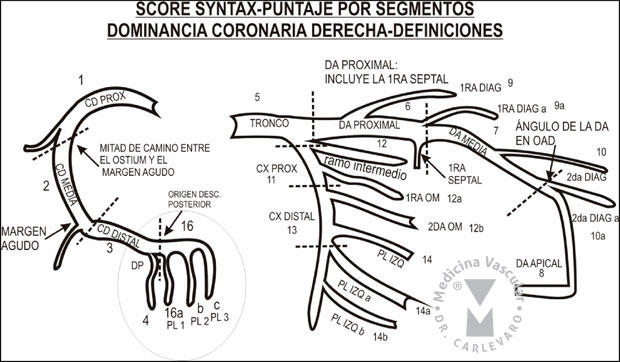
Figura 3: Definición de los segmentos en la dominancia derecha.
Definición de los segmentos (figuras 1, 2 y 3):
1) Segmento 1-Coronaria Derecha proximal: desde el ostium del vaso hasta la mitad de distancia con el margen agudo del corazón.
2) Segmento 2-Coronaria Derecha media: desde el final del
segmento 1 hasta el margen agudo del corazón. El margen agudo del
corazón coincide generalmente con el nacimiento de la rama del margen
agudo, en el punto en que la porción vertical del vaso se horizontaliza
dentro de su trayecto en el surco aurículo-ventricular. El margen agudo
del corazón es un ángulo cerrado formado por la unión de la cara
diafragmática (inferior) y la superficie anterior del órgano
(estenocostal).
3) Segmento 3-Coronaria Derecha distal: desde el margen agudo del corazón hasta el nacimiento de la arteria descendente posterior.
4) Segmento 4-Arteria Descendente Posterior: es la que corre por el surco interventricular posterior.
5) Segmento 16-Ramo Posterolateral de la Coronaria Derecha: es
una rama que se origina distal a la cruz del corazón, transcurre por el
surco auriculo-ventricular y puede dar origen a otras ramas
posterolaterales que irrigan la cara inferior del ventrículo izquierdo.
6) Segmento 16a-Ramo posterolateral: es el primer ramo posterolateral que nace del segmento 16.
7) Segmento 16b-Ramo posterolateral: es el segundo ramo que nace del segmento 16.
8) Segmento 16c-Ramo posterolateral: es el tercer ramo que nace del segmento 16.
9) Segmento 5-Tronco de la coronaria izquierda: desde el ostium de la coronaria izquierda hasta la bifurcación en descendente anterior y circunfleja.
10) Segmento 6-Descendente Anterior proximal: parte proximal del vaso que incluye el primer ramo septal.
11) Segmento 7-Descendente Anterior media: la arteria
inmediatamente distal a la primera rama septal hasta el punto donde la
descendente anterior forma un ángulo en la proyección oblicua anterior
derecha. Si este ángulo no es identificable este segmento termina en la
mitad de la distancia en tre la primera rama septal y la punta del
corazón.
12) Segmento 8-Descendente Anterior apical: porción terminal del vaso, comenzando en el final del segmento medio y extendiéndose hasta el ápex.
13) Segmento 9-Primera Diagonal: el primer ramo diagonal, que se puede originar tanto del segmento 6 como del 7.
14) Segmento 9a-Primera Diagonal a: rama diagonal adicional originándose del segmento 6 o 7, siempre su origen debe ser previo al segmento 8.
15) Segmento 10-Segunda Diagonal: se origina del segmento 8 o de la zona de transición entre el segmento 7 y 8.
16) Segmento 10a-Segunda Diagonal a: ramo diagonal adicional al anterior originándose del segmento 8.
17) Segmento 11-Arteria Circunfleja Proximal: El tronco principal de la circunfleja desde su origen en el tronco e incluyendo el origen de la primera rama obtusa marginal.
18) Segmento 12-Ramo Intermedio o Anterolateral: es una rama de
trifurcación del tronco, entre la circunfleja y la descendente anterior
proximal. Pertenece al territorio de la circunfleja.
19) Segmento 12a-Ramo Obtuso Marginal a: primera rama lateral de
la circunfleja que corre hacia el área del margen obtuso del corazón. El
margen obtuso de corazón se llama de esta manera debido a que el ángulo
entre las caras anterior (esternocostal) y posterior (pulmonar) del
corazón forman un ángulo abierto.
20) Segmento 12b-Ramo Obtuso Marginal b: segunda rama adicional de la circunfleja que corre hacia la misma dirección que la anterior.
21) Segmento 13-Arteria Circunfleja Distal: es el tronco
principal de la circunfleja distal a la última rama obtusa marginal, y
corre por el surco aurículo-ventricular del lado izquierdo. En algunos
pacientes su calibre puede ser muy reducido o estar ausente.
22) Segmento 14-Ramo Posterolateral Izquierdo: corre por la cara
posterolateral del ventrículo izquierdo. Puede también estar ausente o
ser una rama de división de una rama obtusa marginal.
23) Segmento 14a-Ramo Posterolateral Izquierdo a: es un ramo distal al 14 y que corre como el anterior.
24) Segmento 14b-Ramo Posterolateral Izquierdo b: es un ramo distal al 14 y 14a y que corre en la misma dirección.
25) Segmento 15-Descendente Posterior: es la parte más distal de
la arteria circunfleja cuando está presente. Da origen a ramas septales.
Cuando está presente, generalmente el segmento 4 está ausente y la
dominancia es izquierda.
2) 2da pregunta: Número de lesiones: El máximo de
lesiones permitidas para sumar es de 12. Una lesión es considerada en
forma individual si está separada de otra en el mismo vaso o incluso en
el mismo segmento por lo menos por 3 diámetros luminales de referencia.
Si la distancia entre 2 placas es menor, ambas lesiones se computan como
una y se consideran lesiones en tándem. Las lesiones para poder ser
consideradas como tales deben tener al menos una estenosis del 50%.
Cuando la lesión tiene entre un 50 y 99% de obstrucción (o sea que el
vaso está permeable) se multiplica el valor correspondiente por el
segmento comprometido x2. Cuando la lesión ocluye totalmente la luz del
vaso (100%) se debe multiplicar el puntaje obtenido por el segmento
comprometido x5 (Figura 4).
3) 3ra pregunta: Nro de Segmentos Involucrados: Cada lesión puede involucrar uno o más segmentos. No hay límites en los segmentos involucrados por lesión.

Figura 4: Definición de número de lesiones y lesiones significativas.
Preguntas relacionadas a las características de las lesiones.
4) 4ta Pregunta: Oclusión Total: son aquellas lesiones sin perfusión anterógrada (TIMI 0).
a) Nro de Segmentos: es la cantidad de segmentos que se encuentran
involucrados en la oclusión y que no son visibles en la angiografía. Los
segmentos distales a la oclusión se observan en general por la
presencia de colaterales en puente, homo o heterocoronarianas. El largo
de la oclusión total y los segmentos involucrados en la misma se
calculan entre el muñón proximal y el primer segmento distal visible
completamente por colaterales. A cada segmento no visible comprometido
por la oclusión se le suma un punto al score (Figura 5).
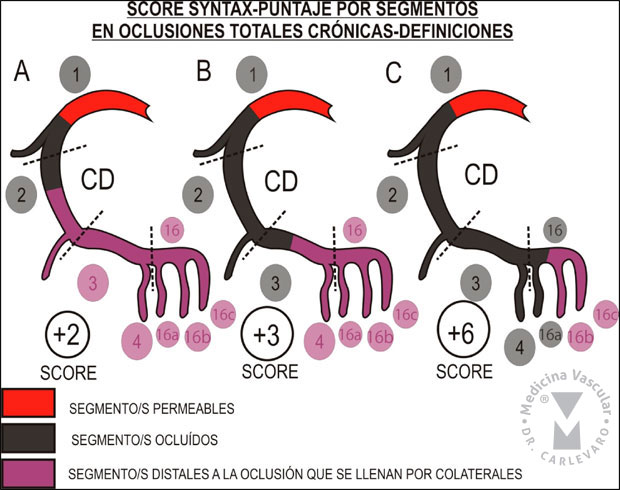
Figura 5: Cada segmento comprometido en una oclusión total suma un punto en el score.
a) Oclusión de más de 3 meses o desconocida: se le suma 1 punto.
b) Muñón o cabo proximal romo: se suma 1 punto.
c) Colaterales en puente: son pequeños canales tortuosos que
unen la porción proximal a la oclusión con el segmento distal y corren
por la periferia del vaso. Se le suma 1 punto (Figura 6).
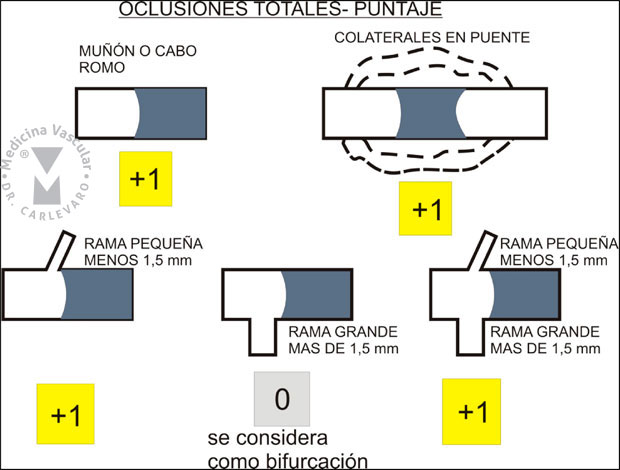
Figura 6: Otras consideraciones para el puntaje de las lesiones que son oclusiones totales.
d) Compromiso de rama lateral: es en el caso de
que ramas laterales se originen del sitio de la oclusión. Si la rama es
menor a 1,5 mm se le suma 1 punto. Si hay 2 ramas; y una de ellas es
menor a 1,5 mm y la otra de mayor calibre que este, también se suma 1
punto. En el caso de que haya 1 sola rama lateral de gran tamaño (mayor a
1,5 mm), entonces se analiza como una bifurcación (sumando 1 o 2 puntos
de acuerdo a la clasificación de Medina o Duke).
Trifurcaciones: las trifurcaciones son
las zonas donde se unen 3 ramas, considerándose 1 de ellas como la rama
principal y las otras 2 como ramas laterales. Sólo pueden ser
consideradas trifurcaciones la encrucijada de las ramas en los segmentos
3, 4, 16 y 16a; en la coronaria derecha, 5, 6, 11 y 12 en el tronco y
ramas proximales de bifurcación, 11, 12a, 12b y 13 en la circunfleja
proximal, 6, 7, 9 y 9a en la descendente anterior proximal y media, y
7,8 ,10 y 10a en la descendente anterior media y apical (Figura 7). El
numero de segmentos comprometidos en la trifurcación (de 1 hasta 4),
determinará el puntaje que sumará en el score (de 3 a 6 puntos) (Figura
8).
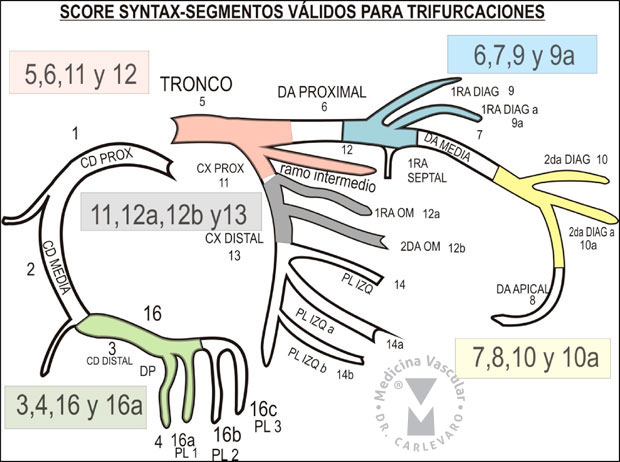
Figura 7: Segmentos coronarios que son considerados como trifurcaciones para el Score de Syntax.
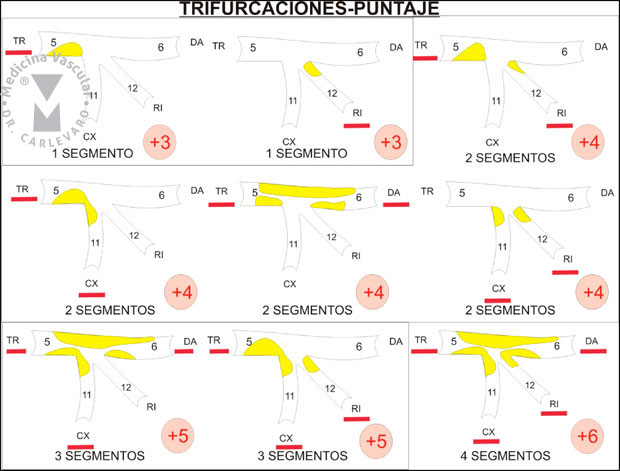
Figura 8: Diferentes ejemplos de lesiones que involucran una trifurcación y sus puntajes respectivos. Cuando hay 1,2,3 o 4 segmentos comprometidos los puntajes para el score son 3,4,5 y 6 puntos respectivamente.
- Bifurcaciones: se consideran 2 aspectos fundamentales para el puntaje: a) el tipo de bifurcación (se pueden utilizar la clasificación de Duke o Medina indistintamente, figuras 9 y 10), teniendo algunos tipos de lesiones más puntaje que otros y b) la angulación entre el vaso principal distal a la bifurcación y la rama lateral, sumando 1 punto en los casos que el ángulo es menor a 70 grados (Figura 11), ya que la cobertura del ostium en el caso de ser necesario colocar un stent en la rama lateral se hace más dificultosa.
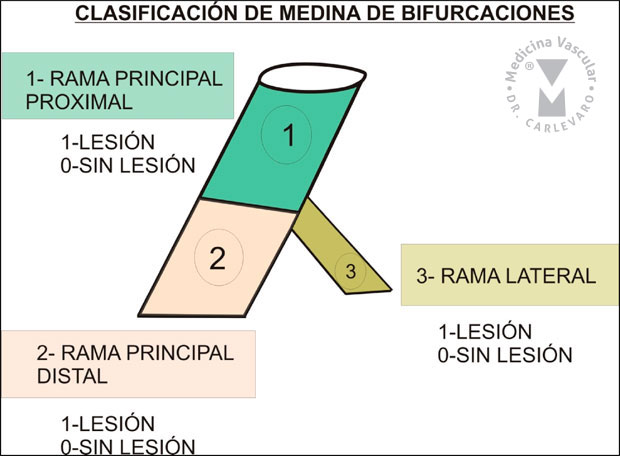
Figura 9: Numeración de los segmentos de la bifurcación en la clasificación de Medina.
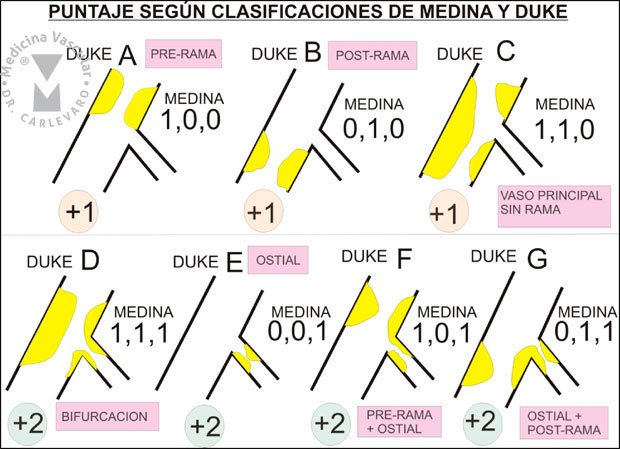
Figura 10: Clasificaciones de Medina y Duke de bifurcaciones y su puntaje.

Figura 11: el ángulo entre el segmento distal de la rama principal y el origen de la rama lateral puede ser favorable (menor a 70 grados) o desfavorable (mayor a 70).
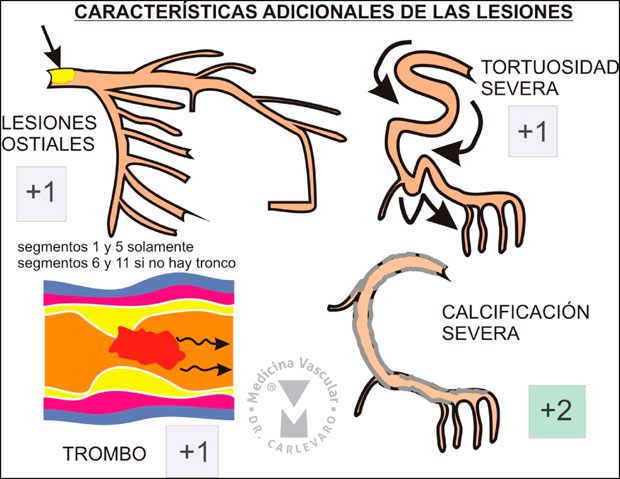
1) Lesiones Aorto-Ostiales: es aplicable
cuando la lesión está localizada inmediatamente al origen de los de los
vasos coronarios en la aorta ascendente, por lo que solo aplica a los
segmentos 1 y 5 y excepcionalmente a aquellos pacientes con ausencia de
tronco de la coronaria izquierda y origen separado de la descendente
anterior y circunfleja, en cuyo caso también puede aplicarse a los
segmentos 6 y 11.
2) Tortuosidad severa: Se define como la presencia de por lo
menos una curva de 900 o mayor, o la presencia de por lo menos 3 curvas
entre 450 y 900 proximales al segmento enfermo. (Figura 12).
3) Longitud mayor a 20 mm: la longitud de la lesión debe
evaluarse en la proyección en la que la misma aparece más larga, siempre
que tenga más del 50% de obstrucción de la luz. En el caso de las
bifurcaciones una de las ramas tiene que tener una lesión mayor a 20 mm
de largo (Figura 12).
Figura 12: Otras características desfavorables de las lesiones coronarias.
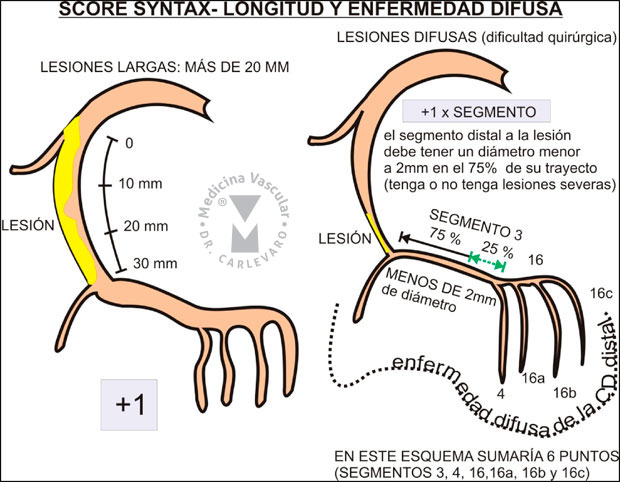
Figura 13: Longitud de las lesiones y enfermedad difusa/vaso pequeño.
1) Calcificación severa: opacificaciones múltiples y
persistentes de la pared, visibles en más de 1 proyección rodeando
completamente la circunferencia del vaso en el sitio de la lesión
(Figura 12). 2) Trombo: defecto de llenado vascular de forma esférica,
ovoide o irregular, que está rodeado de contraste en 3 de sus lados,
visible inmediatamente distal a la placa o dentro de la misma en
proyecciones múltiples, o la visualización de una embolización de
material endoluminal hacia el lecho distal (figura 12). 3) Enfermedad
difusa y/o pequeños vasos: más del 75% de la longitud del segmento tiene
un diámetro del vaso de 2 mm o menos, independientemente de la ausencia
o presencia de lesión en la zona (Figura 13).
¿Cómo se suma el score Syntax?
-El score Syntax está basado en lesiones individuales y no
en las arterias coronarias como unidad. Por lo tanto, la suma de puntos
o score es registrada para cada lesión individual hasta un máximo de 12
lesiones. Así la presencia de 3 lesiones en la descendente anterior y 2
en la circunfleja va a originar 5 scores para cada una de las lesiones,
que deberán sumarse hasta obtener el puntaje total. – En el caso de
la pregunta número 12 del score (enfermedad difusa/vasos pequeños), sólo
podrá sumarse una vez en cada territorio: si el territorio involucrado
tiene más de una lesión sólo se imputará en la más proximal. Por
ejemplo, si un paciente tiene lesión de tronco, no puede sumarse el
punto por vasos pequeños o enfermedad difusa en las lesiones de la
circunfleja o descendente anterior. Si un paciente tiene varias lesiones
en la descendente anterior, sólo se sumará el score en la lesión más
proximal. – La presencia un número de lesiones similares en diferentes
pacientes puede dar como resultado scores muy diferentes, ya que el
puntaje depende de la localización y de las características
angiográficas de las lesiones (ya hemos visto que las oclusiones totales
se multiplican por 5). – El estudio Syntax definió a los pacientes en 3
grupos: a) Score o puntaje bajo (de 0 a 22), b) Score intermedio (de 23
a 32) y c) Score alto (mayor a 33 puntos) (referencia 2).
Referencias:
1) The Syntax Score: an angiographic tool grading the complexity of coronary artery disease. G. Sianos, P. Serruys, et al. Eurointervention 2005; 1: 219-227.
2) Percutaneous Coronary Intervention versus Coronary Artery Bypass Grafting for severe coronary artery disease. P. Serruys et al. for the Syntax investigators. N Engl J Med 2009; 360: 961-72.
3) Aquí podrá bajar un calculador automático que permite obtener el puntaje de cada paciente mediante una serie de sencillos pasos interactivos.
