Miocardiopatía dilatada
La miocadiopatía dilatada es la enfermedad del músculo cardíaco más frecuente, y se define por la dilatación de uno o de ambos ventrículos que está asociada al déficit de la contracción ventricular y baja fracción de eyección. Cuando no se puede reconocer la causa que la produjo se denomina idiopática. Otras causas de miocardiopatía dilatada pueden ser la familiar o genética, la provocada por una miocarditis viral previa, la que ocurre luego del parto, la asociada a las enfermedades infiltrativas, como la amiloidosis o la sarcoidosis, la autoinmune, la tóxica, etc. Se manifiesta clínicamente por insuficiencia cardíaca, que puede ser a predominio del corazón izquierdo (disnea y edema agudo de pulmón), del corazón derecho (bajo gasto, hipertensión venosa, alteración hepática, edemas, ascitis y derrame pleural) o global (FIGURA 3).
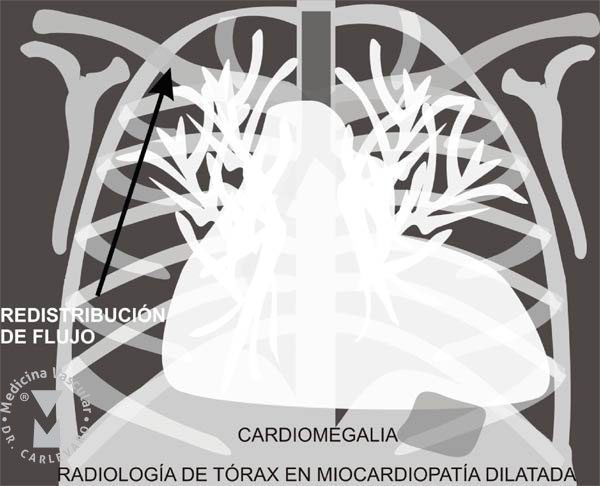
FIGURA 3: RADIOLOGÍA DE TORAX EN UNA MIOCARDIOPATIA DILATADA
También puede manifestarse por la producción de arritmias ventriculares y supraventriculares y la muerte súbita. El cateterismo cardíaco en estos pacientes frecuentemente se solicita cuando los pacientes refieren angina de pecho o estudios funcionales de perfusión miocárdica patológicos, que puedan hacer sospechar enfermedad coronaria asociada. Sin embargo, en general los pacientes con miocardiopatía dilatada tienen arterias normales. Cuando hay lesiones coronarias aisladas, esto tampoco significa que el paciente tenga la dilatación del ventrículo por la enfermedad coronaria, si no que en ocasiones son 2 patologías asociadas. Todo debe interpretarse de acuerdo al contexto clínico y los antecedentes. En un paciente con antecedentes de uno o varios infartos previos y obstrucciones severas u oclusiones de los 3 vasos principales epicárdicos es probable que la causa de la dilatación ventricular no sea idiopática si no causada por una enfermedad coronaria grave (miocardiopatía isquémica). El cateterismo mediante el ventriculograma permite ver el grado de deterioro de la contractilidad y la fracción de eyección así como descartar la presencia de valvulopatías asociadas, que pudieran contribuir a la dilatación de los ventrículos. La característica principal del ventriculograma izquierdo es el deterioro difuso de la contractilidad, sin zonas respetadas, como puede observarse en la enfermedad coronaria. En general se observa en el cateterismo derecho un incremento de la presión pulmonar y de la presión wedge, así como de las presiones de las cámaras derechas y venosa central.
Micardiopatía isquémica
La
miocardiopatía isquémica se observa en aquellos pacientes con larga
historia de enfermedad coronaria, con antecedentes de infarto previo,
angina de pecho previa, angioplastias múltiples y cirugía de
revascularización previa (FIGURA 4).
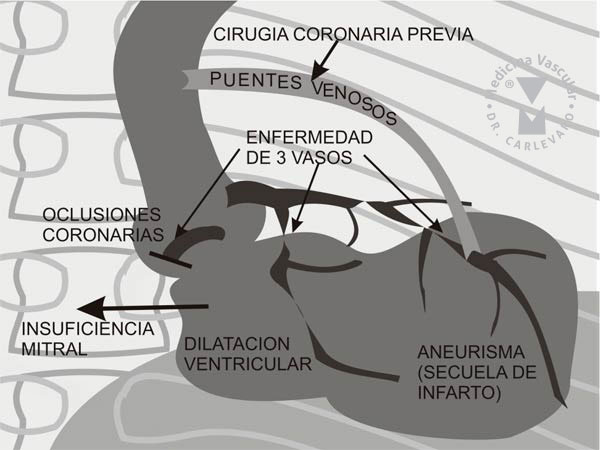
Estos pacientes pueden presentar signos y síntomas de insuficiencia cardíaca. El cateterismo cardíaco es habitual que muestre lesión de 3 vasos y/o enfermedad de tronco, además de oclusiones crónicas de vasos epicárdicos, en correspondencia con alteraciones segmentarias de la motilidad parietal en los territorios irrigados por dicha arteria, y a veces observándose hasta la formación de aneurismas con o sin trombos en la cavidad. Los trombos suelen formarse en las zonas de endocardio que tapizan las paredes de los aneurismas, y dependiendo de su antigüedad están total o parcialmente incorporados a la pared del ventrículo. En estos pacientes es fundamental demostrar en los territorios de las arterias tapadas y con alteraciones de la motilidad coincidentes la presencia de tejido viable isquémico o hibernado que permita en caso de revascularización mediante angioplastia o cirugía la recuperación parcial de la motilidad parietal de dichos segmentos y por ende una mejoría de la fracción de eyección. Si esto ocurre es posible esperar una mejoría en los síntomas de angina o insuficiencia cardíaca y tal vez un aumento de la sobrevida. Es también habitual en estos pacientes la asociación de insuficiencia mitral que puede tener 2 causas aisladas o en combinación: a) la dilatación del anillo mitral por la dilatación de la cámara y b) la insuficiencia mitral provocada por la isquemia o necrosis de los músculos papilares debido a eventos isquémicos o necróticos previos.
Miocardipatía hipertrófica
La miocardiopatía hipertrófica es una enfermedad genética que puede
provocar insuficiencia cardíaca, síncope o incluso muerte súbita en
pacientes jóvenes. Se caracteriza por una hipertrofia severa del músculo
cardíaco del ventrículo izquierdo que puede tener varios patrones
anatómicos: a) ser difusa, b) tener predominio septal (hipertrofia
septal asimétrica) o c) predominar en la punta del ventrículo.
Generalmente se asocia con alteraciones de la válvula mitral y el
movimiento anterior sistólico de la valva anterior especialmente en
pacientes con hipertrofia septal y gradiente de presión intraventricular
(FIGURA 6). Desde el punto de vista del cateterismo cardíaco este
consiste en la demostración del gradiente de presión intraventricular,
que puede ser normal o patológico en reposo, pero que también puede
empeorar o aparecer ante maniobras provocadoras como la maniobra de
valsalva o la administración de nitratos. Toda maniobra que provoque la
reducción de los volúmenes de la cámara ocasiona un aumento del
gradiente intraventricular. El ventriculograma izquierdo va a poder
distinguir entre las tres variedades anatómicas: a) Ventrículo deformado
en forma de banana en el caso de la hipertrofia septal asimétrica, con o
sin insuficiencia mitral asociada (FIGURA 5),
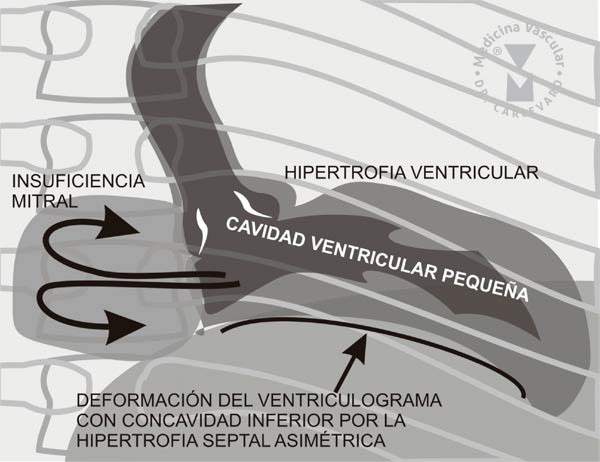
FIGURA 5: HALLAZGOS ANGIOGRÁFICOS EN LA MIOCARDIOPATÍA HIPERTRÓFICA SEPTAL ASIMÉTRICA
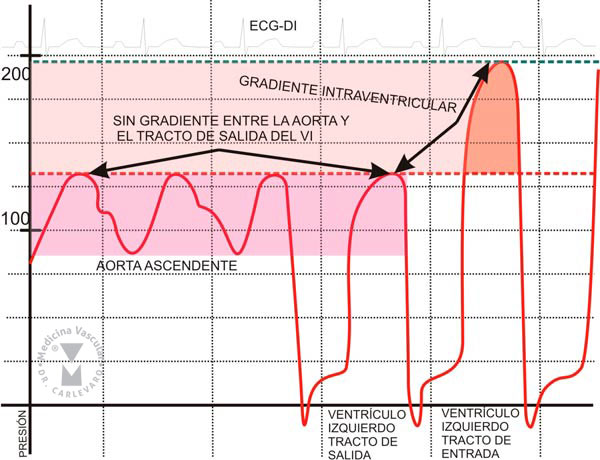
FIGURA 6: PULLBACK DE PRESIONES EN LA MIOCARDIOPATIA CON OBSTRUCCIÓN SEPTAL.
DISPLASIA ARRITMOGÉNICA DEL VENTRÍCULO DERECHO:

FIGURA 7: CARACTERÍSTICAS ANATOMOPATOLÓGICAS DE LA DISPLASIA ARRITMOGÉNICA DEL VD.
Esta
enfermedad se caracteriza distintivamente por el reemplazo de las
fibras miocárdicas del ventrículo derecho por infiltración grasa y
fibrosis. El ventrículo puede estar afectado en forma difusa y
observarse en el cateterismo una dilatación difusa con deterioro marcado
de la contractilidad (enfermedad de Uhl) o por la presencia de
dilataciones aneurismáticas de la cara inferior, ápex y pared libre del
ventrículo derecho (FIGURA 7). Existe una disparidad entre la marcada
dilatación de la cámara derecha y el ventrículo izquierdo, que raramente
se encuentra afectado. El cateterismo derecho y el ventriculograma son
fundamentales para el diagnóstico por hemodinamia, así como la biopsia
endomiocárdica, que permite observar la infiltración grasa del
miocardio, aunque hay algunos casos en que la anatomía patológica puede
no mostrar patología ya que la biopsia se realiza tomando una muestra
del septum interventricular, y éste puede no estar afectado. En la
actualidad la Resonancia Magnética Nuclear del miocardio permite
observar la hiperintensidad del tejido graso, por lo que es un método de
diagnóstico no invasivo muy útil para confirmar el diagnóstico. Esta es
una enfermedad que se manifiesta predominantemente en niños y personas
jóvenes y es una causa común de muerte súbita, ya que además de las
alteraciones anatomopatológicas los pacientes presentan arritmia
ventricular frecuente y taquicardia ventricular sostenida con imagen de
bloqueo de rama izquierda, confirmando el electrocardiograma el origen
ventricular derecho.
ENDOMIOCARDIOFIBROSIS:
La
endomiocardiofibrosis es una patología que se observa en pacientes
provenientes de áfrica, América del sur y el oriente medio. Se
caracteriza por presentar compromiso de uno o de ambos ventrículos,
aunque generalmente el ventrículo derecho está afectado y es rara la
alteración aislada del ventrículo izquierdo. La alteración consiste en
la ocupación de la cavidad ventricular por fibrosis del endocardio que
en ocasiones llega a obliterar la punta de los ventrículos. La imagen
característica del cateterismo es la dilatación severa de la aurícula
derecha, la pequeña cavidad ventricular derecha que se asemeja un tubo
no contráctil, que permite el pasaje de contraste desde el tracto de
entrada cerca de la tricúspide hasta el tracto de salida y la arteria
pulmonar, sin observarse la punta ni la pared libre (FIGURA 8). También
se asocia con insuficiencia tricuspídea. Las presiones también son
características, con desaparición de la curva de contracción del
ventrículo derecho, por lo que desde la aurícula hasta la arteria
pulmonar las presiones no cambian y tienen la misma morfología que la
curva de aurícula (esto se denomina ¨Auriculización de las
presiones derechas¨). Para que esta curva de presión pueda
ocurrir es condición que la punta y la pared libre del ventrículo
derecho se encuentren completamente ocupadas por la fibrosis). También
puede observarse el patrón habitual de las restricciones, que es el
signo de la M o W, con incremento asociado de la presión media de una o
ambas aurículas, dependiendo del grado de afectación de cada ventrículo.
Otro aspecto importante del diagnóstico de la patología es la biopsia
endomiocárdica que debe mostrar la fibrosis del endocardio. Desde el
punto de vista clínico estos pacientes se presentan a la consulta con
disnea, ingurgitación yugular y falla de bomba derecha con ascitis,
edema y derrame pleural. También se observa hepatoesplenomegalia
congestiva y derrame pericárdico severo. Una variante de esta
enfermedad, que algunos distinguen como una entidad diferente es la
Endocarditis de Löffler, que consiste en la fibrosis endomiocárdica pero
que está asociada a la presencia de eosinofilia marcada y persistente,
desencadenada por múltiples causas.
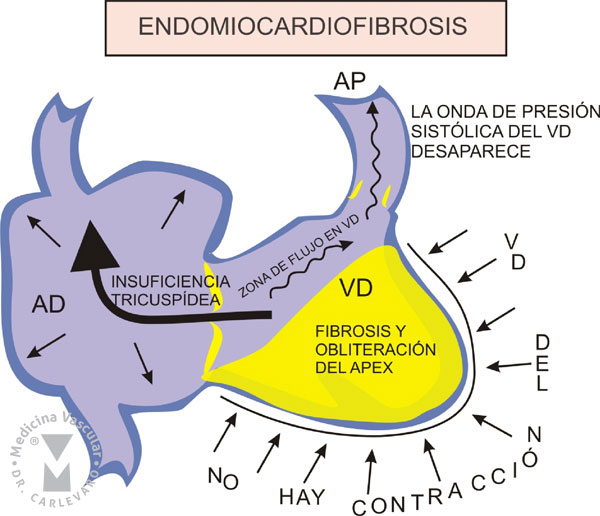
FIGURA 8: CARACTERÍSTICAS ANATOMOPATOLÓGICAS DE LA ENDOMIOCARDIOFIBROSIS.
MIOCARDIOPATÍA S RESTRICTIVAS
Las miocardiopatías restrictivas se caracterizan por la infiltración
del miocardio de los ventrículos por diferentes substancias o procesos
inflamatorios que ocasionan un aumento de la rigidez de las cámaras
ventriculares con restricción al llenado de las mismas. Esto determina
un cuadro de disnea e insuficiencia cardíaca a predominio derecho,
izquierdo o global, con la característica ecocardiográfica de gran
dilatación de ambas aurículas y tamaño reducido de ambos ventrículos
(FIGURA 9). Las causas de infiltración más habituales son la
amiloidosis, la sarcoidosis, la hemocromatosis y las enfermedades de
depósito (Gaucher y Fabry). En el cateterismo cardíaco es fundamental
para el diagnóstico de restricción el comportamiento de la presión en
las aurículas, con la presencia de aumento marcado de la presión media
de la aurícula derecha asociada al signo de la M o W, el cual es
expresión de alteración severa en el llenado ventricular (FIGURA 10).
Este hallazgo debe diferenciarse del que presentan los pacientes con
pericarditis constrictiva, que aunque tiene el mismo tipo de curva de
presión que en las miocardiopatías, sin embargo en estas últimas, se
observa diferencia en la presión media entre las cámaras derechas e
izquierdas y es habitual la hipertensión pulmonar, mientras que la
pericarditis constrictiva muestra igualación de la presión de todas las
cámaras y es rara la presencia de hipertensión pulmonar. La biopsia
endomiocárdica es importante en el diagnóstico diferencial y puede
descubrir por ejemplo la presencia de tejido amiloide. También si da
negativa, puede orientar el diagnóstico al de pericarditis.
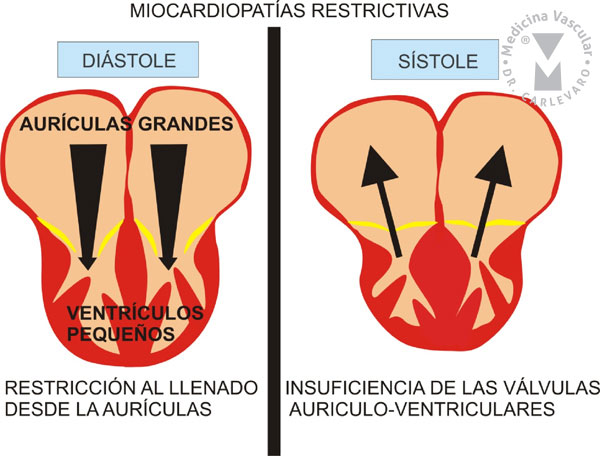
FIGURA 9: CARACTERÍSTICAS SALIENTES DE LAS MIOCARDIOPATÍAS RESTRICTIVAS.
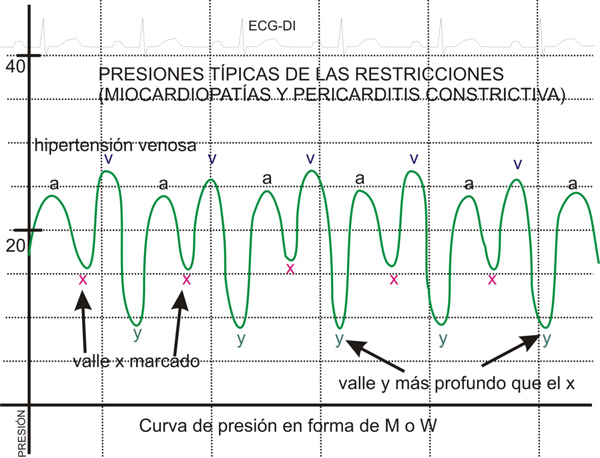
FIGURA 10: PRESIONES CARACTERÍSTICAS DE LAS MIOCARDIOPATÍAS RESTRICTIVAS.
Cardiopatía no compactada del ventrículo izquierdo
Esta enfermedad reconocida recientemente se caracteriza por la presencia de trabeculaciones prominentes en el ventrículo izquierdo con recesos entre ellas que comunican con la cavidad ventricular, que le dan un aspecto espongioso al ventrículo, y es resultado de una detención de la embriogénesis normal. Involucra generalmente las porciones distales de la cavidad, predominantemente el apex y la cara lateral (FIGURA 1).
Desde el punto de vista clínico aproximadamente la mitad de los pacientes se presentan con síntomas de insuficiencia cardíaca, y el electrocardiograma casi siempre es patológico, con signos de hipertrofia y cambios de ST-T. En un 25% de los casos la forma de presentación clínica de la enfermedad son los cuadros embólicos (pueden estar causados por el estasis sanguíneo en los recesos intertrabeculares por el deterioro de la función ventricular). Una de las arritmias más frecuentemente asociadas es la fibrilación auricular.
Muchos de estos pacientes tienen asociados trastornos neuromusculares. En el ecocardiograma puede verse flujo en en doppler entre las trabeculaciones y es frecuente que se encuentre falla diastólica en el flujo transmitral. Otra característica que la diferencia de la miocardiopa
Ía dilatada es que la aurícula izquierda en general no se encuentra dilatada. Además del ecocardiograma la resonancia magnética es útil para confirmar en diagnóstico.
El tratamiento de estos pacientes es sintomático, especialmente de la insuficiencia cardíaca. En el caso de bloqueos de rama izquierda y deterior severo de la función ventricular debe considerarse el implante de resincronizador y de desfibrilador si las arritmias ventriculares son graves o hubo un episodio de muerte súbita. También es importante el tratamiento anticoagulante de los pacientes con fibrilación auricular para la prevención de las cardioembolias
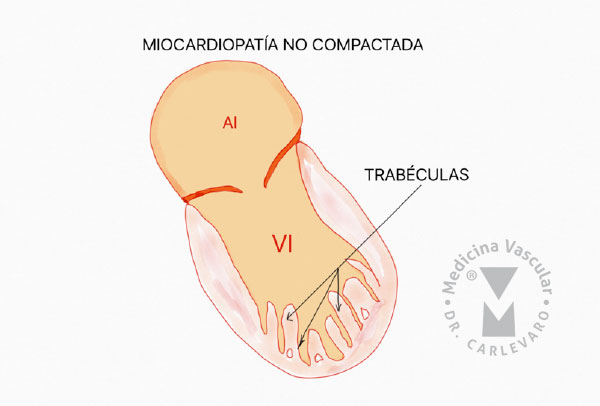
FIGURA 1: TRABECULACIONES PROMINENTES Y RECESOS EN EL APEX DEL VENTRÍCULO IZQUIERDO.
